Waarom hebben we deze vorm van presenteren gekozen?
Obstipatie:
Omdat je je eigen ook moet inbeelden dat mensen zich schamen en misschien niet bij de voorlichting zouden komen. Dus vandaar via de website. Zodat mensen het ook thuis kunnen opzoeken...
Incontinentie:
Nou eigenlijk om dezelfde reden als incontinentie. Mensen die er last van hebben schamen zich misschien en komen dan niet bij de voorlichting dus vandaar.
Protocol:
Omdat de protocol is moeilijk uit te leggen. dus om het zo op te zoeken leek ons makkelijker. En dit zou je dus moeten bekijken via de ogen van een leerling.
Friday, February 23, 2007
Thursday, February 22, 2007
Protocol decubitus
Protocol
Decubutis
Algemene opmerkingen:
Decubitus ontstaat door druk -, schuif -, of wrijfkrachten.
Door deze krachten wordt de doorbloeding belemmerd, waardoor de cellen beschadigen en afsterven. Decubitus wordt ook wel doorliggen genoemd.Doorliggen komt voor bij bedlegerige patiënten, maar ook bij rolstoelgebruikers en bij mensen met bijvoorbeeld beenbeugels. Doorliggen kan leiden tot open wonden met weefselversterf, tot diep in de onderliggende weefsels.
Doel : het voorkomen de behandeling en de nazorg van decubitus
Verschijnselen:
Verschijnselen bij decubitus zijn vaak rode plekken op de huid of pijn. Wat opvallend is dat de rode plekken op de huid niet weg gaan als u erop drukt.
Bij mensen die langdurig op bed blijven liggen komen de doorligplekken vooral op de hielen, de heupen en de stuit voor. Bij mensen die veel in een rolstoel zitten komen de doorligplekken vooral op de stuitbeen.
Decubitus kan worden verdeeld in verschillende gradaties
Graad 1: Opvallende rode plekken die niet weg gaan als er op word gedrukt.
Andere kenmerken:
- Verkleuring van de huid
- Warmte
- Oedeem
- Verharding (induratie)
Graad 2: In graad 2 is de huid oppervlakkig beschadigd, soms is de huidlaag daaronder aangetast.
Graad3: In graad 3 treedt er weefselversterf op van de huid en het onderhuisweefsel. Het kan zich uitstrekken tot aan het onderliggende bindweefsel.
Graad 4: In graad 4 is er een uitgebreide weefselschade of weefselversterf aan spieren, botweefsels of ondersteunend weefsel. Dit kan voorkomen met of zonder schade aan opperhuid en de huidlaag daaronder
Voorkomen:
. Wissel regelmatig van houding zowel zittend als liggend (zie houding)
. Voorkom schuifkrachten in bed .Zet het bed met de bedbediening in een knieknik, hierdoor voorkom je onderuitzakken en zijn de schuifkrachten bij het rechtop zitten minder.
. Eet en drink goed (zie voeding)
. Verzorg de huid goed ( zie huidverzorging)
Om doorlig - of doorzitwonden te verkomen kan het noodzakelijk zijn gebruik te maken van speciaal ontworpen zitkussen(gel kussen) en matrassen(anti– decubitus matrassen). Deze verbeteren aanzienlijk het comfort van de patiënt.
Dekenboog:Door het gebruik van een dekenboog is het gewicht van de dekens van de voeten af, zodat daar geen extra druk meer op komt. Wel geeft een dekenboog vaak koude voeten.
Behandeling en nazorg:
Wrijf of masseer nooit plekken waar de huid rood is. Dit kan verdere schade veroorzaken.
Huidverzorging:
. Goede hygiëne/ wasbeurt met “niet ontvettende zeep”
Huidgedeelten die kwetsbaar zijn moeten bij het wassen niet zo gewreven worden als wel kloppen. Het liefst met een zacht washandje
. Zorg voor schone, gladde, droge onderlaag
. Huidbeschadiging voorkomen/ let op huidconditie
. Inspecteer (en palpeer) de huid dagelijks
Houding
. Vermijdt het liggen of zitten op de decubitus
. let op goede en foute houding
. regelmatig, ongeveer om het 3 uur, wisselligging
Zijligging in 30 graden of buikligging bieden vaak het grootste voordeel
Voeding
. Zorg voor volwaardige voeding
. Stimuleren tot voldoende vochtinname, 1.5 a 2 liter per dag, maak zo nodig een vochtbalans
Bij sterk zweten en urine - of ontlastingverlies meerdere malen per dag verschonen
Werkwijze:
- Bij het vermoeden van risicofactoren en/of beginnende decubitus risicomatrix invullen
- Bij daadwerkelijk signaleren van risicofactoren en/of beginnende decubitus dit altijd door vermelden aan de dokter
- Organiseren van de benodigde materialen
Mag zelfstandig worden verricht:
Verpleegkundige: Bevoegd
Anderen: Alleen als ze beschikken over bekwaamheidsverklaring
Decubutis
Algemene opmerkingen:
Decubitus ontstaat door druk -, schuif -, of wrijfkrachten.
Door deze krachten wordt de doorbloeding belemmerd, waardoor de cellen beschadigen en afsterven. Decubitus wordt ook wel doorliggen genoemd.Doorliggen komt voor bij bedlegerige patiënten, maar ook bij rolstoelgebruikers en bij mensen met bijvoorbeeld beenbeugels. Doorliggen kan leiden tot open wonden met weefselversterf, tot diep in de onderliggende weefsels.
Doel : het voorkomen de behandeling en de nazorg van decubitus
Verschijnselen:
Verschijnselen bij decubitus zijn vaak rode plekken op de huid of pijn. Wat opvallend is dat de rode plekken op de huid niet weg gaan als u erop drukt.
Bij mensen die langdurig op bed blijven liggen komen de doorligplekken vooral op de hielen, de heupen en de stuit voor. Bij mensen die veel in een rolstoel zitten komen de doorligplekken vooral op de stuitbeen.
Decubitus kan worden verdeeld in verschillende gradaties
Graad 1: Opvallende rode plekken die niet weg gaan als er op word gedrukt.
Andere kenmerken:
- Verkleuring van de huid
- Warmte
- Oedeem
- Verharding (induratie)
Graad 2: In graad 2 is de huid oppervlakkig beschadigd, soms is de huidlaag daaronder aangetast.
Graad3: In graad 3 treedt er weefselversterf op van de huid en het onderhuisweefsel. Het kan zich uitstrekken tot aan het onderliggende bindweefsel.
Graad 4: In graad 4 is er een uitgebreide weefselschade of weefselversterf aan spieren, botweefsels of ondersteunend weefsel. Dit kan voorkomen met of zonder schade aan opperhuid en de huidlaag daaronder
Voorkomen:
. Wissel regelmatig van houding zowel zittend als liggend (zie houding)
. Voorkom schuifkrachten in bed .Zet het bed met de bedbediening in een knieknik, hierdoor voorkom je onderuitzakken en zijn de schuifkrachten bij het rechtop zitten minder.
. Eet en drink goed (zie voeding)
. Verzorg de huid goed ( zie huidverzorging)
Om doorlig - of doorzitwonden te verkomen kan het noodzakelijk zijn gebruik te maken van speciaal ontworpen zitkussen(gel kussen) en matrassen(anti– decubitus matrassen). Deze verbeteren aanzienlijk het comfort van de patiënt.
Dekenboog:Door het gebruik van een dekenboog is het gewicht van de dekens van de voeten af, zodat daar geen extra druk meer op komt. Wel geeft een dekenboog vaak koude voeten.
Behandeling en nazorg:
Wrijf of masseer nooit plekken waar de huid rood is. Dit kan verdere schade veroorzaken.
Huidverzorging:
. Goede hygiëne/ wasbeurt met “niet ontvettende zeep”
Huidgedeelten die kwetsbaar zijn moeten bij het wassen niet zo gewreven worden als wel kloppen. Het liefst met een zacht washandje
. Zorg voor schone, gladde, droge onderlaag
. Huidbeschadiging voorkomen/ let op huidconditie
. Inspecteer (en palpeer) de huid dagelijks
Houding
. Vermijdt het liggen of zitten op de decubitus
. let op goede en foute houding
. regelmatig, ongeveer om het 3 uur, wisselligging
Zijligging in 30 graden of buikligging bieden vaak het grootste voordeel
Voeding
. Zorg voor volwaardige voeding
. Stimuleren tot voldoende vochtinname, 1.5 a 2 liter per dag, maak zo nodig een vochtbalans
Bij sterk zweten en urine - of ontlastingverlies meerdere malen per dag verschonen
Werkwijze:
- Bij het vermoeden van risicofactoren en/of beginnende decubitus risicomatrix invullen
- Bij daadwerkelijk signaleren van risicofactoren en/of beginnende decubitus dit altijd door vermelden aan de dokter
- Organiseren van de benodigde materialen
Mag zelfstandig worden verricht:
Verpleegkundige: Bevoegd
Anderen: Alleen als ze beschikken over bekwaamheidsverklaring
Informatie Obstipatie
Obstipatie
Wat is obstipatie?
Obstipatie is een veelvoorkomende darmaandoening die te maken heeft met een verstoorde darmwerking. Bij obstipatie praten we over trage, moeilijke ontlasting. De darminhoud kan hierdoor te lang in de dikke darm blijven , waardoor de ontlasting zeer hard word.
Wanneer kan iemand last krijgen van obstipatie?
. De aandoening kan o.a. voorkomen bij een verkeerde voeding dat vezelarm is.
. Een te lage vochtinname
. Bij een stoelgang van minder dan 3 keer per week.
. Ophouden ontlasting, ondanks aandrang
. Bij te weinig lichaamsbeweging
Hoe weet je dat je last hebt van obstipatie ?
Obstipatie is eenvoudig te herkennen . Bijna iedereen heeft wel eens last van een moeilijke stoelgang of een opgeblazen gevoel in de buik. Komt het vaak voor dan heb je last van obstipatie en dan is het belangrijk te kijken naar de achterliggende oorzaak.
Hoe kom je er aan ?
Wij hebben het al een beetje uitgelegd hoe iemand eraan kan komen, maar het meest belangrijke oorzaak is een verkeerd voeding- en leefpatroon. Dit kan worden veroorzaak door vezelarme voeding en een te lage vochtinname en het uitstellen van de stoelgang.
Soms wordt obstipatie ook veroorzaakt door geneesmiddelen die bij bepaalde ziektebeelden horen, zoals diabetes mellitus, CVA en de ziekte van Parkinson.
Voorkomen en bestrijden van obstipatie:
Eet vezelrijke voedsel en drink minstens 2liter per dag. In volkorenbrood, zilvervliesrijst, aardappelen, groenten en peulvruchten zitten veel vezels. Probeer regelmatig te eten en kauw het voedsel goed. Zorg voor voldoende lichaamsbeweging en ga direct naar de toilet als je aandrang hebt. Laxeermiddelen maken de darmen lui en veroorzaakt verstoppen.
Daarom kun je beter geen laxeermiddelen gebruiken.
Meld altijd de huisarts:
- Als de obstipatie langer dan 2 tot 3 weken duurt
- Als er slijm of bloed in de ontlasting zit
- Als verstopping en diarree elkaar steeds afwisselen
- Als je vermoedt dat de verstopping door medicijnen word veroorzaakt
Wanneer er anderen verschijnselen zijn waarover je zorgen maakt, overleg dat dan met de huisarts.
Wat is obstipatie?
Obstipatie is een veelvoorkomende darmaandoening die te maken heeft met een verstoorde darmwerking. Bij obstipatie praten we over trage, moeilijke ontlasting. De darminhoud kan hierdoor te lang in de dikke darm blijven , waardoor de ontlasting zeer hard word.
Wanneer kan iemand last krijgen van obstipatie?
. De aandoening kan o.a. voorkomen bij een verkeerde voeding dat vezelarm is.
. Een te lage vochtinname
. Bij een stoelgang van minder dan 3 keer per week.
. Ophouden ontlasting, ondanks aandrang
. Bij te weinig lichaamsbeweging
Hoe weet je dat je last hebt van obstipatie ?
Obstipatie is eenvoudig te herkennen . Bijna iedereen heeft wel eens last van een moeilijke stoelgang of een opgeblazen gevoel in de buik. Komt het vaak voor dan heb je last van obstipatie en dan is het belangrijk te kijken naar de achterliggende oorzaak.
Hoe kom je er aan ?
Wij hebben het al een beetje uitgelegd hoe iemand eraan kan komen, maar het meest belangrijke oorzaak is een verkeerd voeding- en leefpatroon. Dit kan worden veroorzaak door vezelarme voeding en een te lage vochtinname en het uitstellen van de stoelgang.
Soms wordt obstipatie ook veroorzaakt door geneesmiddelen die bij bepaalde ziektebeelden horen, zoals diabetes mellitus, CVA en de ziekte van Parkinson.
Voorkomen en bestrijden van obstipatie:
Eet vezelrijke voedsel en drink minstens 2liter per dag. In volkorenbrood, zilvervliesrijst, aardappelen, groenten en peulvruchten zitten veel vezels. Probeer regelmatig te eten en kauw het voedsel goed. Zorg voor voldoende lichaamsbeweging en ga direct naar de toilet als je aandrang hebt. Laxeermiddelen maken de darmen lui en veroorzaakt verstoppen.
Daarom kun je beter geen laxeermiddelen gebruiken.
Meld altijd de huisarts:
- Als de obstipatie langer dan 2 tot 3 weken duurt
- Als er slijm of bloed in de ontlasting zit
- Als verstopping en diarree elkaar steeds afwisselen
- Als je vermoedt dat de verstopping door medicijnen word veroorzaakt
Wanneer er anderen verschijnselen zijn waarover je zorgen maakt, overleg dat dan met de huisarts.
Obstipatie
Plan van aanpak
Met wie doe je presentatie samen?
1 Safira
2 Tanja
Welke prestatie heb je gekozen?
Voorlichting geven aan 4 zorgvragers over opstipatie.
Waarom heb je voor deze prestatie gekozen en wat wil je leren?
- Safira
Ik heb voor deze prestatie gekozen, omdat ik nog niet zoveel weet over dit onderwerp. Ik wil leren hoe dit ontstaat en hoe je het kan voorkomen en dit dan weer overbrengen aan anderen die het niet weten.
-Tanja:
omdat het goed uitkomt met mijn stage die ik 5 maart ga lopen.
Aan welke leerdoelen ga ik werken?
Safira:
Samenwerken: Er moet nog steeds beter gewerkt worden aan samenwerken er loopt nog steeds van alles mis en daar wil ik iets aan doen.
Onderzoek doen: Ik wil het netals tanja verbeteren
Stressbestendigheid: Dit is nog altijd een probleem en hier wil ik aan gaan werken tot ik gewoon durf te praten voor een klas of voor mensen .
Tanja:
- Samenwerken: me samenwerking verbeteren.
- Onderzoek doen: het onderzoekn verbeteren.- Basiszorg: misschien kan ik hierbij basiszorg uitoefenen.
Welke activiteiten zou ik willen uitvoeren om de prestatie te realiseren?
Safira:
Informatie winnen over obstipatie op het werk en uit boeken
Tanja:
- informatie opzoeken op internet over obstipatie.
- Uit boeken.
- ook kijken welke middelen ze erbij gebruiken om het te behandelen/ te voorkomen.
- Kijken hoe ik me basiszorg er bij kan gebruiken.
Welk studieboek/informatie zou de uitvoering kunnen ondersteunen?
Safira:
1 Het internet ( www.google.nl of www.kennisnet.nl )
2 Informatie winnen op het werk over dit onderwerp
3 Medische encyclopedie
Tanja:
- Internet: www.kennisnet.nl
- boek basiszorg
- boek uit het olc.
Wat zouden deze activiteiten moeten opleveren?
Safira:
Informatiie over obstipatie wat het nou precies is hoe het ontstaat en hoe je het kan voorkomen.
Tanja:
- dat ik weet wat obstipatie is en wat men gebruikt om te voorkomen/behandelen.
- dat ik het kan gebruiken op me stage.
- dat ik vooruit kan gaan op me leerlijn basiszorg.
Hoeveel tijd denk ik nodig te hebben en hoeveel tijd heb ik beschikbaar voor de uitvoering?
Safira:
1.5 week.
Tanja:
ik denk 2 weken en ik heb er als het goed is ook 2 weken voor.
Met wie doe je presentatie samen?
1 Safira
2 Tanja
Welke prestatie heb je gekozen?
Voorlichting geven aan 4 zorgvragers over opstipatie.
Waarom heb je voor deze prestatie gekozen en wat wil je leren?
- Safira
Ik heb voor deze prestatie gekozen, omdat ik nog niet zoveel weet over dit onderwerp. Ik wil leren hoe dit ontstaat en hoe je het kan voorkomen en dit dan weer overbrengen aan anderen die het niet weten.
-Tanja:
omdat het goed uitkomt met mijn stage die ik 5 maart ga lopen.
Aan welke leerdoelen ga ik werken?
Safira:
Samenwerken: Er moet nog steeds beter gewerkt worden aan samenwerken er loopt nog steeds van alles mis en daar wil ik iets aan doen.
Onderzoek doen: Ik wil het netals tanja verbeteren
Stressbestendigheid: Dit is nog altijd een probleem en hier wil ik aan gaan werken tot ik gewoon durf te praten voor een klas of voor mensen .
Tanja:
- Samenwerken: me samenwerking verbeteren.
- Onderzoek doen: het onderzoekn verbeteren.- Basiszorg: misschien kan ik hierbij basiszorg uitoefenen.
Welke activiteiten zou ik willen uitvoeren om de prestatie te realiseren?
Safira:
Informatie winnen over obstipatie op het werk en uit boeken
Tanja:
- informatie opzoeken op internet over obstipatie.
- Uit boeken.
- ook kijken welke middelen ze erbij gebruiken om het te behandelen/ te voorkomen.
- Kijken hoe ik me basiszorg er bij kan gebruiken.
Welk studieboek/informatie zou de uitvoering kunnen ondersteunen?
Safira:
1 Het internet ( www.google.nl of www.kennisnet.nl )
2 Informatie winnen op het werk over dit onderwerp
3 Medische encyclopedie
Tanja:
- Internet: www.kennisnet.nl
- boek basiszorg
- boek uit het olc.
Wat zouden deze activiteiten moeten opleveren?
Safira:
Informatiie over obstipatie wat het nou precies is hoe het ontstaat en hoe je het kan voorkomen.
Tanja:
- dat ik weet wat obstipatie is en wat men gebruikt om te voorkomen/behandelen.
- dat ik het kan gebruiken op me stage.
- dat ik vooruit kan gaan op me leerlijn basiszorg.
Hoeveel tijd denk ik nodig te hebben en hoeveel tijd heb ik beschikbaar voor de uitvoering?
Safira:
1.5 week.
Tanja:
ik denk 2 weken en ik heb er als het goed is ook 2 weken voor.
informatie incontinentie
Incontinentie.
2 soorten incontinentie:
- urine incontinentie
- ontlasting incontinentie
Wat is Urine incontinentie?
Ruim bekeken kan elke vorm van urine verlies dat niet op de normale manier in het toilet terecht komt beschouwd als incontinentie.
* artsen - aantoonbaar en onwillekeurig urineverlies optreedt en waarbij dit urine verlies aanleiding geeft tot sociale en hygienische problemen.
Het komt voor in de leeftijds categorie: 15-64 jaar.
Verschillende vormen van incontinentie!
Je hebt 2 hoofdvormen:
- inspannings incontinentie
- aandrang incontinentie
Inspannings incontinentie:
Bijna uitsluitend bij vrouwen, tussen 30 en 50 jaar. plassen bijna normaal, maar urineren bij niezen, hoesten, lachen, tillen, sporten, plotseling opstaan.
stress incontinentie ook wanneer er een verhoogde druk in de buikholte optreedt.
Aandrang incontinentie:
bij mannen en vrouwen, vooral op latere leeftijd. Er is sprake van frequente aandrang om te urineren, meer dan 10 maal per dag. soms zo sterk, plotseling, dat het toilet niet behaald wordt. Kan optreden bij verandering van lichaams houding, lopen, door middel van stromend water. Het is meestal bij nerveuze mensen.
Andere vormen van incontinentie:
- meng incontinentie; een combinatie tussen aandrang- en inspannings incontinentie.
- overloop incontinentie: vrijwel continu druppelgewijs urineverlies.
- totale incontinentie: als urine vanuit nieren en blaas direct naar buiten loopt.
Oorzaken van urine incontinentie
- de blaas functioneert niet goed als opslag plaats.
- prikkel bare of instabiele blaas * als de blaas spier buiten onze wil om ( onwillekeurig ) samentrekt.
- ontoereikende reservoir funtie van de blaas. ( als de blaas te klein of te stug is. )
- afsluitmechanisme van de blaas functioneert niet goed.
- verzakking van de blaas uitgang.
- verlamming van de sluitspieren.
- beschadiging door een operatie.
- belemmrende urine-afvloed.
en zo nog veel meer...
Opvangmiddelen:
De bestaande hulpmiddelen zijn globaal in 2 hoofdgroepen te delen:
- universele opvang middelen; wegwerp- of wasbare verband systemen in principe voor iedereen met incontinentie klachten geschikt.
- specifieke opvangmaterialen; katheters, draagurinalen, enz...
Er zijn ook veel verschillende hulpmiddelen te verkrijgen zoals; bed- en stoel beschermers etc.
wegwerpmaterialen:
deze worden het meest gebruikt. Wegwerp incontinentie verbanden zijn hygienisch, in vele soorten en mate te verkrijgen, makkelijk te gebruiken.
Eendelige en tweedelige systemen.
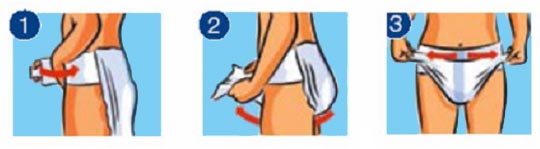
- eendelige opvangsystemen: broekluier systemen. * verbanden die met behulp van plakstrips over heupen tot broek word gevouwen.
Geschikt voor mannen en vrouwen met zwaardere vormen van urine- of ontlasting incontinentie.
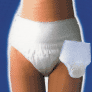
- Tweedelige opvangsystemen: absorberende verbanden die door een elastisch fixatie broekje op hun plaats wordt gehouden. * geschikt voor mannen en vrouwen met een lichte tot zwaardere vorm van incontinentie.
Bij kiezen van 1 of 2 delige opvangsystemen moet je letten op:
1. de mate van incontinentie.
2. de mate van bewegingsvrideid.
3. postuur en omvang.
Bron:
omgaan met incontinentie. prof. dr. PH.E.R van kerrebroeck (red).
2 soorten incontinentie:
- urine incontinentie
- ontlasting incontinentie
Wat is Urine incontinentie?
Ruim bekeken kan elke vorm van urine verlies dat niet op de normale manier in het toilet terecht komt beschouwd als incontinentie.
* artsen - aantoonbaar en onwillekeurig urineverlies optreedt en waarbij dit urine verlies aanleiding geeft tot sociale en hygienische problemen.
Het komt voor in de leeftijds categorie: 15-64 jaar.
Verschillende vormen van incontinentie!
Je hebt 2 hoofdvormen:
- inspannings incontinentie
- aandrang incontinentie
Inspannings incontinentie:
Bijna uitsluitend bij vrouwen, tussen 30 en 50 jaar. plassen bijna normaal, maar urineren bij niezen, hoesten, lachen, tillen, sporten, plotseling opstaan.
stress incontinentie ook wanneer er een verhoogde druk in de buikholte optreedt.
Aandrang incontinentie:
bij mannen en vrouwen, vooral op latere leeftijd. Er is sprake van frequente aandrang om te urineren, meer dan 10 maal per dag. soms zo sterk, plotseling, dat het toilet niet behaald wordt. Kan optreden bij verandering van lichaams houding, lopen, door middel van stromend water. Het is meestal bij nerveuze mensen.
Andere vormen van incontinentie:
- meng incontinentie; een combinatie tussen aandrang- en inspannings incontinentie.
- overloop incontinentie: vrijwel continu druppelgewijs urineverlies.
- totale incontinentie: als urine vanuit nieren en blaas direct naar buiten loopt.
Oorzaken van urine incontinentie
- de blaas functioneert niet goed als opslag plaats.
- prikkel bare of instabiele blaas * als de blaas spier buiten onze wil om ( onwillekeurig ) samentrekt.
- ontoereikende reservoir funtie van de blaas. ( als de blaas te klein of te stug is. )
- afsluitmechanisme van de blaas functioneert niet goed.
- verzakking van de blaas uitgang.
- verlamming van de sluitspieren.
- beschadiging door een operatie.
- belemmrende urine-afvloed.
en zo nog veel meer...
Opvangmiddelen:
De bestaande hulpmiddelen zijn globaal in 2 hoofdgroepen te delen:
- universele opvang middelen; wegwerp- of wasbare verband systemen in principe voor iedereen met incontinentie klachten geschikt.
- specifieke opvangmaterialen; katheters, draagurinalen, enz...
Er zijn ook veel verschillende hulpmiddelen te verkrijgen zoals; bed- en stoel beschermers etc.
wegwerpmaterialen:
deze worden het meest gebruikt. Wegwerp incontinentie verbanden zijn hygienisch, in vele soorten en mate te verkrijgen, makkelijk te gebruiken.
Eendelige en tweedelige systemen.
- eendelige opvangsystemen: broekluier systemen. * verbanden die met behulp van plakstrips over heupen tot broek word gevouwen.
Geschikt voor mannen en vrouwen met zwaardere vormen van urine- of ontlasting incontinentie.
- Tweedelige opvangsystemen: absorberende verbanden die door een elastisch fixatie broekje op hun plaats wordt gehouden. * geschikt voor mannen en vrouwen met een lichte tot zwaardere vorm van incontinentie.
Bij kiezen van 1 of 2 delige opvangsystemen moet je letten op:
1. de mate van incontinentie.
2. de mate van bewegingsvrideid.
3. postuur en omvang.
Bron:
omgaan met incontinentie. prof. dr. PH.E.R van kerrebroeck (red).
Incontinentie
Plan van aanpak
Groepje:
1 Tanja
2 Louise
Prestatie:
Op de afdeling urologie vraagt de hoofdverpleegkundige je voorlichting te geven over incontinentie aan maximaal 4 zorgvragers die incontinent zijn.
Waarom heb je deze prestatie gekozen en wat wil je ervan leren?
Louise:
Ik weet behalve wat incontinentie betekend er helemaal niks over. Het is in het verpleegkundige beroep belangrijk om er wel wat over te weten. Ook lijkt het mij leuk om een voorlichting te geven.
Tanja:
ik heb voor deze prestatie gekozen, omdat het goed uitkomt met mijn stage die ik 5 maart ga lopen.
Aan welke leerdoelen ga ik werken?
Louise:
Leerlijnen:
- Deskundig worden, deskundig maken N1: VAN LEEK NAAR STUDENT
2 Preventie & gezondheidsvoorlichting (GVO) N1: VAN BIJZAAK NAAR HOOFDZAAK
Ontwikkelingslijnen:
3 Samenwerken
4 Assertiviteit
Tanja:
- Samenwerken: ik wil mijn samenwerking nog meer verbeteren.
- Onderzoek doen: ik wil mijn onderzoek verbeteren, dan alleen het intenet.
- Basiszorg: als het kan dan wil ik basiszorg er aan koppelen!!!
Welke activiteiten zou ik willen uitvoeren om de prestatie te realiseren?
Louise:
Ik wil onderzoek doen naar incontinentie, niet alleen het probleem maar ook de oplossing en de gevoelens die er bij spelen. Misschien is het mogelijk een interview te houden met een zorgvrager of een verpleegkundige. Ook wil ik gaan opzoeken hoe je een voorlichting geeft een waar je allemaal aan moet denken.
Tanja:
- Onderzoek doen naar incontinentie, en materiaal dat erbij hoort.
- Internet gebruiken voor informatie.
- in boeken kijken of ik er bwat over kan vinden.
- denken aan hoe ik een voorlichting geef.
Welk studieboek/informatie zou de uitvoering kunnen ondersteunen?
Louise:
Ik zal gebruik maken van het internet om wat meer over incontinentie te leren ook zal ik boeken uit het OLC raadplegen. Ik zal persoonlijke verhalen van incontinente mensen lezen zo dat ik me kan inleven. En natuurlijk informatie over goede voorlichtingen.
Tanja:
- Internet: www.kennisnet.nl
- boeken: misschien me boek over basiszorg. of boeken uit het olc...
Wat zouden deze activiteiten moeten opleveren?
Louise:
Als ik al mijn activiteiten goed heb beëindigt zal
er een leerzame voorlichting komen die mensen zal kunnen helpen om er mee te leren leven of om het op te lossen. Ook is het de bedoeling dat ik mensen in mijn werk ermee zal kunnen helpen.
Tanja:
- Meer te weten kom over incontinentie zelf.
- de materialen die erbij gebruikt.
- dat ik een beetje basiszorg erbij kan koppelen.
Hoeveel tijd denk ik nodig te hebben en hoeveel tijd heb ik beschikbaar voor de uitvoering?
Louise:
Voor de prestatie zal ik waarschijnlijk wel 2 volle weken voor nodig hebben. Op zich is deze tijd wel beschikbaar maar ik hoop ook dat er een goede planning word gemaakt waardoor we het ook kunnen benutten.
Tanja:
Ik denk dat ik er 2 weken voor nodig heb, en ik heb volgens het schema ook 2 weken.
Groepje:
1 Tanja
2 Louise
Prestatie:
Op de afdeling urologie vraagt de hoofdverpleegkundige je voorlichting te geven over incontinentie aan maximaal 4 zorgvragers die incontinent zijn.
Waarom heb je deze prestatie gekozen en wat wil je ervan leren?
Louise:
Ik weet behalve wat incontinentie betekend er helemaal niks over. Het is in het verpleegkundige beroep belangrijk om er wel wat over te weten. Ook lijkt het mij leuk om een voorlichting te geven.
Tanja:
ik heb voor deze prestatie gekozen, omdat het goed uitkomt met mijn stage die ik 5 maart ga lopen.
Aan welke leerdoelen ga ik werken?
Louise:
Leerlijnen:
- Deskundig worden, deskundig maken N1: VAN LEEK NAAR STUDENT
2 Preventie & gezondheidsvoorlichting (GVO) N1: VAN BIJZAAK NAAR HOOFDZAAK
Ontwikkelingslijnen:
3 Samenwerken
4 Assertiviteit
Tanja:
- Samenwerken: ik wil mijn samenwerking nog meer verbeteren.
- Onderzoek doen: ik wil mijn onderzoek verbeteren, dan alleen het intenet.
- Basiszorg: als het kan dan wil ik basiszorg er aan koppelen!!!
Welke activiteiten zou ik willen uitvoeren om de prestatie te realiseren?
Louise:
Ik wil onderzoek doen naar incontinentie, niet alleen het probleem maar ook de oplossing en de gevoelens die er bij spelen. Misschien is het mogelijk een interview te houden met een zorgvrager of een verpleegkundige. Ook wil ik gaan opzoeken hoe je een voorlichting geeft een waar je allemaal aan moet denken.
Tanja:
- Onderzoek doen naar incontinentie, en materiaal dat erbij hoort.
- Internet gebruiken voor informatie.
- in boeken kijken of ik er bwat over kan vinden.
- denken aan hoe ik een voorlichting geef.
Welk studieboek/informatie zou de uitvoering kunnen ondersteunen?
Louise:
Ik zal gebruik maken van het internet om wat meer over incontinentie te leren ook zal ik boeken uit het OLC raadplegen. Ik zal persoonlijke verhalen van incontinente mensen lezen zo dat ik me kan inleven. En natuurlijk informatie over goede voorlichtingen.
Tanja:
- Internet: www.kennisnet.nl
- boeken: misschien me boek over basiszorg. of boeken uit het olc...
Wat zouden deze activiteiten moeten opleveren?
Louise:
Als ik al mijn activiteiten goed heb beëindigt zal
er een leerzame voorlichting komen die mensen zal kunnen helpen om er mee te leren leven of om het op te lossen. Ook is het de bedoeling dat ik mensen in mijn werk ermee zal kunnen helpen.
Tanja:
- Meer te weten kom over incontinentie zelf.
- de materialen die erbij gebruikt.
- dat ik een beetje basiszorg erbij kan koppelen.
Hoeveel tijd denk ik nodig te hebben en hoeveel tijd heb ik beschikbaar voor de uitvoering?
Louise:
Voor de prestatie zal ik waarschijnlijk wel 2 volle weken voor nodig hebben. Op zich is deze tijd wel beschikbaar maar ik hoop ook dat er een goede planning word gemaakt waardoor we het ook kunnen benutten.
Tanja:
Ik denk dat ik er 2 weken voor nodig heb, en ik heb volgens het schema ook 2 weken.
Informatie & Protocol Contracturen
Protocol Contracturen
Doel:
De bewonder een goede houding in bed geven waarbij contracturen voorkomen kunnen worden.
Voorbereiding en voorwaarden.
De bewoner inlichten en de reden geven van de houding en als het nodig is de bewoner de houding uitleggen.Het bed op werkhoogte brengende benodigde kussens, afhankelijk van de houding hoeveel, klaarleggen.
Uitvoeringrugligging:
rugligging
één hoofdkussen, niet onder de schouders leggen, en de hoofdsteun van het bed plat.Het lichaam zoveel mogelijk in één lijn brengen. Bij eventuele bestaande contracturen aan de benen: de onderbenen ondersteunen met bijvoorbeeld een groot kussen.Laken en deken(s) aan het voeteneind niet strak instoppen om spitsvoeten te voorkomen.Het gebruik van meer kussens of een spanlaken kan in overleg met een fysiotherapeut of de eerst verpleegkundig verantwoordelijke (E.V.V-er).
Zijligging:
één hoofdkussen, niet onder de schouders leggen, en de hoofdsteun van het bed plat. Let erop dat de oorschelp plat ligt.onderste schouder, zonnodig aan schouder/schouderblad, naar voren halen.Benen, indien mogelijk, in loophouding brengen (onderste been gestrekt, bovenste been gebogen).Het gebruiken van kussens moet in overleg met de fysiotherapeut. Altijd een groot kussen onder de voeten leggen.Bij een goede loophouding is een kussen in de rug meestal niet nodig.Let erop dat de bekken niet teveel naar voren of naar achteren is gekanteld, in dat geval rolt de bewoner om.
buikligging:
De buikligging moet altijd in overleg met de fysiotherapeut. De hoofdsteun van het bed moet plat en er mag geen kussen worden gebruikt. Het schot bij het voeteneind moet worden verwijderd zodat de voeten vrij kunnen hangen.
Het bed zonodig in anti-trendelenburg in overleg met fysiotherapeut of arts.De houding van de bewoner regelmatig controleren.
Zithouding:
één hoofdkussen, niet onder de schouder leggen.De bewoner zo hoog mogelijk in bed leggen. Plaats het hoofdsteun omhoog in de hoogte naar wens van de bewoner. Zet het bed in trendelenburg,Deze houding is alleen van korte duur in verband met de maaltijd, daarna moet het hoofdsteun plat en het bed horizontaal.Als de hoofdsteun langdurig omhoog moet om medische redenen, dan moeten er afspraken worden gemaakt met de fysiotherapeut om te voorkomen dat decubitus ontstaat.
trendelenburg
De bewoner kan hierbij zowel in rug- als in zijligging liggen. Het voeteneind omhoog brengen.
Anti-trendelenburg
Hierbij kan de bewoner in zowel de rug- als zijligging liggen. Het voeteneind van het bed omlaag brengen.
Voor bedhoudingen van bewoners met een halfzijdige verlamming eerst overleg plegen met de fysiotherapeut.
AfwerkingHet nachtkastje binnen handbereik van de bewoner zetten.De (nood) bel binnen handbereik geven.Eventueel de bedhekken omhoog doen.Het bed in de laagste stand zetten.Bij wisselligging in het dossier vastleggen wanneer en welke houding de bewoner nodig heeft.Vragen aan de bewoner of deze naar wens ligt.
Behandeling:
Eenmaal ontstane contracturen zijn zeer moeilijk te behandelen. Het is daarom erg belangrijk dat je let op contracturen. Voor de behandeling van contracturen is het noodzakelijk om een fysiotherapeut in te schakelen. Daarnaast moet je als verpleegkundige op advies van de fysiotherapeut oefeningen met de zorgvrager blijven doen. Als het mogelijk is, dan stimuleer je de zorgvrager om zelf de oefeningen uit te voeren.
Preventie
De bedreigde gewrichten moeten regelmatig geoefend worden. Het is belangrijk dat de zorgvrager dit zoveel mogelijk zelf doet en ook het belang hiervan inziet. Als verpleegkundige stimuleer je de zorgvrager om te bewegen. Informeer hem over het belang van bewegen om contracturen te voorkomen.Als de zorgvrager niet in staat is om de oefeningen zelf uit te voeren, dan moet de verpleegkundige deze oefeningen bij de zorgvrager doen. Dit noemen we passief bewegen. Bij zorgvragers met een verlamming is passsief bewegen van groot belang. Je kunt hierbij ook de hulp van een fysiotherapeut inroepen en een bewegingsschema opstellen. De gewrichten komen ook in een andere stand te staan door het regelmatig veranderen van houding. Bij rolstoel gebruikers bestaat er een groot gevaar op heupcontracturen. Slapen in de buikligging kan dan een goede oplossing zijn.Hulpmiddelen dwingen lichaamsdelen om een andere stand aan te nemen doordat ze tegendruk geven. Hiervoor kan je bijvoorbeeld spalken. Deze moet je niet voortdurend gebruiken anders kan er weer een dwangstand ontstaan. Je moet daarom afwisselend hulpmiddelen gebruiken en deze na een tijdje weer wegdoen. Hier kun je eventueel een schema voor opstellen.
Doel:
De bewonder een goede houding in bed geven waarbij contracturen voorkomen kunnen worden.
Voorbereiding en voorwaarden.
De bewoner inlichten en de reden geven van de houding en als het nodig is de bewoner de houding uitleggen.Het bed op werkhoogte brengende benodigde kussens, afhankelijk van de houding hoeveel, klaarleggen.
Uitvoeringrugligging:
rugligging
één hoofdkussen, niet onder de schouders leggen, en de hoofdsteun van het bed plat.Het lichaam zoveel mogelijk in één lijn brengen. Bij eventuele bestaande contracturen aan de benen: de onderbenen ondersteunen met bijvoorbeeld een groot kussen.Laken en deken(s) aan het voeteneind niet strak instoppen om spitsvoeten te voorkomen.Het gebruik van meer kussens of een spanlaken kan in overleg met een fysiotherapeut of de eerst verpleegkundig verantwoordelijke (E.V.V-er).
Zijligging:
één hoofdkussen, niet onder de schouders leggen, en de hoofdsteun van het bed plat. Let erop dat de oorschelp plat ligt.onderste schouder, zonnodig aan schouder/schouderblad, naar voren halen.Benen, indien mogelijk, in loophouding brengen (onderste been gestrekt, bovenste been gebogen).Het gebruiken van kussens moet in overleg met de fysiotherapeut. Altijd een groot kussen onder de voeten leggen.Bij een goede loophouding is een kussen in de rug meestal niet nodig.Let erop dat de bekken niet teveel naar voren of naar achteren is gekanteld, in dat geval rolt de bewoner om.
buikligging:
De buikligging moet altijd in overleg met de fysiotherapeut. De hoofdsteun van het bed moet plat en er mag geen kussen worden gebruikt. Het schot bij het voeteneind moet worden verwijderd zodat de voeten vrij kunnen hangen.
Het bed zonodig in anti-trendelenburg in overleg met fysiotherapeut of arts.De houding van de bewoner regelmatig controleren.
Zithouding:
één hoofdkussen, niet onder de schouder leggen.De bewoner zo hoog mogelijk in bed leggen. Plaats het hoofdsteun omhoog in de hoogte naar wens van de bewoner. Zet het bed in trendelenburg,Deze houding is alleen van korte duur in verband met de maaltijd, daarna moet het hoofdsteun plat en het bed horizontaal.Als de hoofdsteun langdurig omhoog moet om medische redenen, dan moeten er afspraken worden gemaakt met de fysiotherapeut om te voorkomen dat decubitus ontstaat.
trendelenburg
De bewoner kan hierbij zowel in rug- als in zijligging liggen. Het voeteneind omhoog brengen.
Anti-trendelenburg
Hierbij kan de bewoner in zowel de rug- als zijligging liggen. Het voeteneind van het bed omlaag brengen.
Voor bedhoudingen van bewoners met een halfzijdige verlamming eerst overleg plegen met de fysiotherapeut.
AfwerkingHet nachtkastje binnen handbereik van de bewoner zetten.De (nood) bel binnen handbereik geven.Eventueel de bedhekken omhoog doen.Het bed in de laagste stand zetten.Bij wisselligging in het dossier vastleggen wanneer en welke houding de bewoner nodig heeft.Vragen aan de bewoner of deze naar wens ligt.
Behandeling:
Eenmaal ontstane contracturen zijn zeer moeilijk te behandelen. Het is daarom erg belangrijk dat je let op contracturen. Voor de behandeling van contracturen is het noodzakelijk om een fysiotherapeut in te schakelen. Daarnaast moet je als verpleegkundige op advies van de fysiotherapeut oefeningen met de zorgvrager blijven doen. Als het mogelijk is, dan stimuleer je de zorgvrager om zelf de oefeningen uit te voeren.
Preventie
De bedreigde gewrichten moeten regelmatig geoefend worden. Het is belangrijk dat de zorgvrager dit zoveel mogelijk zelf doet en ook het belang hiervan inziet. Als verpleegkundige stimuleer je de zorgvrager om te bewegen. Informeer hem over het belang van bewegen om contracturen te voorkomen.Als de zorgvrager niet in staat is om de oefeningen zelf uit te voeren, dan moet de verpleegkundige deze oefeningen bij de zorgvrager doen. Dit noemen we passief bewegen. Bij zorgvragers met een verlamming is passsief bewegen van groot belang. Je kunt hierbij ook de hulp van een fysiotherapeut inroepen en een bewegingsschema opstellen. De gewrichten komen ook in een andere stand te staan door het regelmatig veranderen van houding. Bij rolstoel gebruikers bestaat er een groot gevaar op heupcontracturen. Slapen in de buikligging kan dan een goede oplossing zijn.Hulpmiddelen dwingen lichaamsdelen om een andere stand aan te nemen doordat ze tegendruk geven. Hiervoor kan je bijvoorbeeld spalken. Deze moet je niet voortdurend gebruiken anders kan er weer een dwangstand ontstaan. Je moet daarom afwisselend hulpmiddelen gebruiken en deze na een tijdje weer wegdoen. Hier kun je eventueel een schema voor opstellen.
Subscribe to:
Posts (Atom)